"קרוב לשלוש שנים וחצי מאז נכנסה לתוקף הרפורמה בבריאות הנפש, וזמינות השירותים בבריאות הנפש רחוקה מלהיות סבירה... מצב תורי ההמתנה לטיפול נפשי בכלל, ולטיפול פסיכותרפי בפרט חמור מאוד... במרפאות בכל הארץ ישנם תורים של חודשים ארוכים לטיפול פסיכותרפי - לעיתים אף למעלה משנה המתנה - ושל אנשים שממשיכים לסבול ממצוקה נפשית באין מענה, על כל ההשלכות שבכך: הידרדרות נפשית, תחלואה גופנית, השלכות משפחתיות וחברתיות, הסטה למערכת הפרטית למי שידו משגת". התיאורים החריפים האלו, המתייחסים לטיב השירותים בתחום בריאות הנפש בישראל - שלוש שנים וחצי אחרי שיצאה לדרך הרפורמה בתחום - מגיעים דווקא ממי שאחראית לתחום במשרד הבריאות, ד"ר טל ברגמן-לוי.
לאחרונה שלחה ברגמן-לוי מכתב למנכ"ל המשרד, משה בר סימן טוב, תחת הנושא: "זמני המתנה בבריאות הנפש - הכרח לפעולה דחופה". במכתב, שהגיע לידי "גלובס", פורטת ברגמן-לוי - ראש האגף לבריאות הנפש במשרד - שורת ליקויים ובעיות שבגללם לתפישתה הרפורמה לא מצליחה להשיג את מטרתה: להפוך את שירותי בריאות הנפש הציבוריים בישראל לנגישים ושווים לכל נפש. וכפי שניסח זאת בעצמו סגן שר הבריאות יעקב ליצמן, בעת שהשיק את הרפורמה ב-2015: "חשוב שגם בפריפריה יקבלו טיפול בבריאות הנפש. זה חברתי וזה הכי חשוב".
אלא שעל אף שהתקציב למרפאות בריאות הנפש בישראל הוכפל בהשוואה למצב טרם הרפורמה, הרי שמעגל המטופלים התרחב ב-40 אלף בלבד - עלייה של 15% - ומספר הפגישות הטיפוליות פר-מטופל דווקא ירד. המספר הממוצע טרם הרפורמה היה כ-10 פגישות למטופל בהערכת חסר, ואילו כיום מדובר בשבע פגישות לאדם בממוצע בלבד, כך לפי נתוני משרד הבריאות. היעד שאליו שואפים באגף בריאות הנפש, בהתאם למקובל בעולם, הוא 9-12 פגישות למטופל. בנוסף, חלק מהמטופלים החדשים משלמים 130 שקל לפגישה אצל מטפלים עצמאיים, כאשר קודם לכן הטיפולים ניתנו ללא עלות.
צריכים פסיכולוג?
תורים ארוכים מהמקובל בעולם
האם לפחות התורים קוצרו? על התשובה הזו אי אפשר להשיב, שכן לא ברור מה היו אורכי התורים טרם הרפורמה. מה שכן בטוח, הוא שהתורים היום לטיפול במערכת הציבורית ארוכים באופן קיצוני.
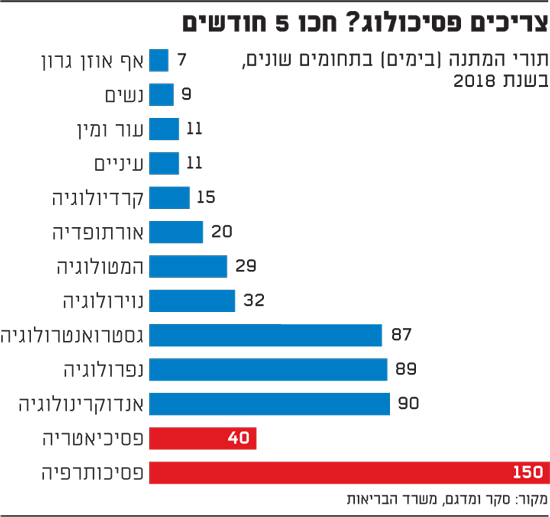
נכון ל-2018, ההמתנה לטיפול פסיכותרפי לפי מדגם שערכו במשרד הבריאות במרפאות הממשלתיות ובקופות נמשכת 150 ימים. כלומר, 5 חודשים. מדובר בהמתנה ארוכה במיוחד, גם בהשוואה להמתנות לרופאים מומחים שונים, כמו אף אוזן גרון (7 ימים), אורתופדיה (20 ימים), נוירולוגיה (32 ימים) ואנדוקרינולוגיה (90 ימים). דווקא ההמתנה למפגש עם פסיכיאטר בישראל יחסית סבירה - 40 ימים. ברגמן-לוי מתייחסת במכתבה לתורים הארוכים האלה, כפי שהוצגו באוקטובר בפני מועצת הבריאות.
הנה כמה דוגמאות להמתנות שנמצאו במדגם: במרפאת כללית בחיפה ממתינים לטיפול 24 שבועות; במכבי, באר-שבע - 52 שבועות; במאוחדת בת-ים - 28 שבועות; ובלאומית נתניה - 6 שבועות.
וכמה זמן ממתינים לטיפול נפשי בעולם? שישה שבועות בלבד בהולנד, ארבעה שבועות בצרפת, ובקנדה ובדנמרק - כחודש בלבד. בניגוד לכל אלה, בישראל אין סטנדרט הקובע מהו זמן ההמתנה המקסימלי לטיפול (או למפגש עם רופא). כל שיש לנו כאן הוא האמירה העמומה מחוק ביטוח בריאות ממלכתי, שלפיה שירותי הסל יינתנו "בזמן סביר ובמרחק סביר".

בעולם - חייבים לספק טיפול תוך חודש
אלא שכדי לקצר את התורים, קובעת ברגמן-לוי, חייב להיקבע סטנדרט כזה. "מתוך למידה ממערכות בריאות בעולם יש לקבוע זמן המתנה לקבלה לאבחון שאינו עולה על 30 יום, וזמן המתנה עד לתחילת טיפול, לרבות טיפול פסיכותרפי בטווח של מקסימום 4-6 שבועות ממועד האבחון", היא כותבת, "אחרת יעילות הטיפול יורדת משמעותית. על מנת לעקוב אחר עמידה בסטנדרט יצטרך המשרד למדוד, לעקוב ולפרסם לציבור את זמני ההמתנה באופן שוטף, תהליך שקרוב להיות בשל כבר כיום. פרסום של סטנדרט גם יאפשר למבוטח לדעת מהן זכויותיו באופן ברור, ולתבוע את מימושן מהקופה".
גורם בכיר במשרד הבריאות שהיה גם הוא ממובילי הרפורמה, אומר כי אף שהוא מסכים שהתורים לקבלת טיפול נפשי ארוכים ביותר, הרי שצריך להביא בחשבון שההמתנות הידועות כיום מבוססות על מדגם בלבד. "לא מדובר במדידה סיסטמטית. למדוד תורים זה עניין מסובך".
בנוגע לצורך בסטנדרט של זמן המתנה, הוא אומר: "זה נושא שמעסיק אותנו ואנחנו עובדים ומדברים על זה. אין ספק שהתורים ארוכים מדי. אנחנו לא יודעים במדויק מה היה המצב התורים טרם הרפורמה. כן ידוע שהיום יש יותר שירותים ליותר מטופלים, ובשיעורים מרשימים".
מדוע התורים ארוכים כל כך? לפי ברגמן-לוי, סיבה עיקרית לכך הוא מחסור במטפלים בשירות הציבורי. "זאת", היא כותבת, "כאשר ידוע כי בישראל אין מחסור במטפלים פסיכותרפיסטים, הנמצאים כים בחלקם הגדול במגזר הפרטי. עבור אדם השרוי בדיכאון או בחרדה, קל וחומר במצבים יותר מורכבים, טיפול פסיכותרפי הוא תרופה, והמתנה של חודשים רבים לקבלתה משמעותה סבל מתמשך. וזאת עוד מבלי להתייחס להשלכות על משפחתו וסביבתו של האדם שבמצוקה".
לדבריה, למרות שפעלה להגדיל את מספר המטפלים בקופות - חלקם שכירים וחלקם עצמאים העובדים מולן כפרילנסרים ומקבלים בקליניקות פרטיות - "פעולות אלו לא השיגו את מטרתן, וכי קצב גיוס מטפלים חדשים בתחום...לא עלה ובמקרים מסוימים אף הצטמצם. אנו נמצאים היום בחסר של כ- 400-300 מטפלים במערכת הציבורית". הערכות מדברות על כך שהחסר גדול בהרבה ומגיע לכ-1,000 מטפלים . גם הגורם במשרד הבריאות מכיר בכך שאף שיש מספיק פסיכלוגים יחסית לאוכלוסיה במדינת ישראל, בקופות אין מספיק תקנים בעבורם. והמצב בפריפריה, עוד גרוע בהרבה מאשר במרכז.

למה לי רפורמה?
הכסף לא צבוע, ונעלם
עניין שעורר שאלות ומחלוקת עוד לפני שהרפורמה יצאה לדרך, נגע לכך שהתקציב השנתי הגדול המיועד לה ויועבר לקופות, כ-2 מיליארד שקל, אינו צבוע. כלומר, לא מחייב את הקופות להשתמש בו ספציפית לצורכי בריאות הנפש. כעת נראה שהמתריעים בשער צדקו, שכן לפיה ברגמן-לוי חלק מהתקציב - "בהיקפים של עשרות אחוזים" - בכלל לא נוצל. זאת כאשר, "ניצול של תקציב זה במלואו יכול להביא לשיפור משמעותי בהיקף וזמינות השירותים". לפי הערכות, מדובר בלפחות 30% מהתקציב שלא הלך לייעודו בתחום בריאות הנפש, כי אם לתחומים אחרים. לכן כותבת ברגמן-לוי, "צביעת הכסף, לפחות לתקופה מסוימת, תחייב את הקופות להקצות את תקציבי הרפורמה לתחום בריאות הנפש. הפעלת חלופה זו תצריך מעקב שוטף של המשרד אחר תקציבי הקופות, אך בלי ספק תביא לשיפור משמעותי במצבת המטפלים בקופות, ולקיצור משך ההמתנה לטיפול".
אז למה לא לצבוע את הכסף? "כי הקופה מחויבת לתת שירות, ובאחריותה להחליט איך ועל מה לחלק את התקציב שלה", מסביר הגורם ממשרד הבריאות. "בכל מקרה נבדוק אם אכן תקציבי בריאות הנפש לא הגיעו למיצוי מלא. המטרה שלנו היא שמבחינת הקופה - פסיכולוג יהיה שווה ערך לכירורג. אי אפשר רק לדבר על הקשר בין גוף לנפש, מבלי לפעול כדי ליישם אותו".
"הפחתנו את הסטיגמה"
הרפורמה אמנם לא קבעה סטנדרט לפרק זמן מקסימלי להמתנה לטיפול - אך היא כן קבעה שני יעדים אחרים. האחד: אחוז מקבלי טיפול נפשי מסך המובטחים שהם ילדים צריך להיות 2% (תוך שאיפה ל-3% כפי שמקובל בעולם); ואצל מבוגרים - 4%, תוך שאיפה ל-5%; ומספר המפגשים הממוצע לטיפול צריך להיות 9-12.
בפועל, בקופות החולים מכבי ולאומית מתקרבים ליעד בנוגע לילדים (2.6% ו-2.3% בהתאמה) ובכללית עדיין רחוקים ממנו (רק 1.6% מסך הילדים המבוטחים אצלה מקבלים טיפול נפשי). מאוחדת לא מסרה נתונים ל-2018, אך ב-2017 נתוניה היו דומים לאלה של מכבי.
בכל הנוגע למתן טיפול למבוגרים המגמה זהה, כאשר מכבי ולאומית עומדות ביעד, אך כללית לא. עם זאת, כאשר מסתכלים על הפרמטר של מספר פגישות למטופל, דווקא כללית מתבלטת לטובה עם 7.6 פגישות ואחריה מגיעות לאומית (7 פגישות) ומכבי (6.4 פגישות). בכל מקרה, כל הקופות רחוקות מהיעד של 9-12 מפגשים למטופל. האבסורד בתחום זה, כאמור, נובע מכך שדווקא לפני הרפורמה, מספר הטיפולים הממוצע לאדם היה גבוה יותר - 10 טיפולים בממוצע ב-2011. הגורם במשרד הבריאות מסביר בהקשר זה כי "שירותים הורחבו. הקופות פתחו מרפאות חדשות והפחתנו את הסטיגמה שכרוכה בללכת לטיפול. המטרה הייתה להעביר את הרפורמה שהמתינה לביצוע כמעט 20 שנה, כאשר לאורך הדרך נידרש לעשות תיקונים, וזה מה שאנחנו עושים".
נדידה לעבר מטפלים עצמאיים
בעיה קריטית שעוררה הרפורמה נוגעת למסלול שמאפשר קבלת טיפול דרך מטפלים עצמאיים ובתשלום של 130 שקל לפגישה - מסלול שרווח יותר בקופות החולים מכבי ומאוחדת. אף שהרפורמה נועדה לאפשר הרחבה של שירותי בריאות הנפש במסגרת סל הבריאות - כלומר, ללא עלות - בפועל היא עיגנה בסל ואף הרחיבה את מסלול המטפלים העצמאיים. מסלול זה מאפשר קבלת טיפול בקליניקה פרטית של מטפל עצמאי (פרילנסר), תמורת השתתפות עצמית. זהו מסלול שלפני הרפורמה הוצע דרך השב"ן (הביטוח המשלים - כלומר ביטוח פרטי דרך הקופה, בתשלום נוסף).
כך קורה, שהיום אפשר אמנם לקבל טיפול נפשי במרפאות הקופות תמורת תשלום רבעוני של כ-30 שקל, אך במכבי - למשל - כמעט 30% מסך הטיפולים שבוצעו ב-2017 היו דרך המסלול העצמאי (בלאומית 12% ובכללית 9.4%). במאוחדת המגמה זהה למכבי. אחוזים אלה צפויים להיות גבוהים בהרבה אם בוחנים פנייה לפסיכותרפיה בלבד.
במילים אחרות, במקום ששירותי בריאות הנפש בישראל יהיו ציבוריים במהותם, ושווים לכל נפש, בהתאם למטרת הרפורמה - הרי שבחלק לא מבוטל מהמקרים, מטופלים צריכים להוציא כסף מהכיס כדי לפגוש מטפל, ועוד סכומים נכבדים (כ-500 שקל בחודש). לא רק זאת, אלא שלקופות יש תמריץ לדחוף מבוטחים דווקא למסלול העצמאים, כי הוא עולה להן פחות. אלא שגם במסלול היקר, התורים לטיפול ארוכים מאוד.
על כך אומר הגורם במשרד הבריאות: "במצב הקיים יש תמרוץ לא בריא לקופות לדחוף מבוטחים למסלול העצמאי. אנחנו בשיח עם האוצר בעניין הזה, כדי לצמצמם משמעותית את סכומי ההשתתפות העצמית למטפל עצמאי. כך יפחת התמריץ של הקופות לדחוף מטופלים למסלול העצמאים".
מדוע יצאה מדינת ישראל לרפורמה בבריאות הנפש?
הרציונל היה להרחיב ולהנגיש בעבור האזרחים את שירותי בריאות הנפש - פסיכולוגים, פסיכיאטריים, עובדים סוציאליים - כך שכפי שהם רואים רופא בקופה, כך יוכלו לראות גם פסיכולוג או עובד סוציאלי. עד לרפורמה, אנשים שרצו לקבל טיפול נפשי במערכת הציבורית, היו צריכים לפנות למרפאות ממשלתיות (שתוקצבו בידי המדינה), ושם התורים היו ארוכים מאוד, וכן הפנייה אליהן הייתה כרוכה בסטיגמה. בכלל, בריאות הנפש היה ידוע כתחום הרפואי המופרט ביותר, ששיעור המימון הפרטי בו מגיע לשני שלישים.
כדי להוביל לשינוי, הוחלט להעביר את האחריות לשירותי בריאות הנפש בישראל מהמדינה (טיפול שהוצע עד אז דרך מרפאות ממשלתיות ובתי חולים פסיכיאטריים) אל קופות החולים. הקופות מתוקצבות לשם כך בכ-2 מיליארד שקל בשנה, כאשר כ-700 מיליון שקל מתוכם מיועדים לטיפול נפשי המוצע במרפאות. מדובר גם במרפאות של הקופות, לרבות מטפלים עצמאיים המקבלים בקליניקות פרטיות, וגם במרפאות ממשלתיות. הרפורמה הייתה אמורה גם להכפיל את מספר המטופלים באופן ציבורי בבריאות הנפש וגם לקצר את התורים לטיפול.
לתשומת לבכם: מערכת גלובס חותרת לשיח מגוון, ענייני ומכבד בהתאם ל
קוד האתי
המופיע
בדו"ח האמון
לפיו אנו פועלים. ביטויי אלימות, גזענות, הסתה או כל שיח בלתי הולם אחר מסוננים בצורה
אוטומטית ולא יפורסמו באתר.